Certains sports comportent naturellement plus de risques que d’autres, comme le rugby, le hockey sur glace, le football américain ou la boxe. Cependant, d’autres sports comme le basket-ball, le football, le vélo ou l’équitation comportent également certains risques. Sachant qu’il est impossible d’éviter tout risque de commotion dans la pratique sportive, mieux vaut savoir comment gérer ce type de blessure, qui ne ressemble à aucune autre.
Qu’est-ce qu’une commotion? Comment la reconnaître ? Que faire si on suspecte une commotion chez un de ses joueurs ou son enfant? Cet article vous permettra d’y voir un peu plus clair sur les commotions et, le cas échéant, d’avoir la bonne attitude si vous êtes confronté à ce type d’accident.
Qu’est-ce qu’une commotion ?
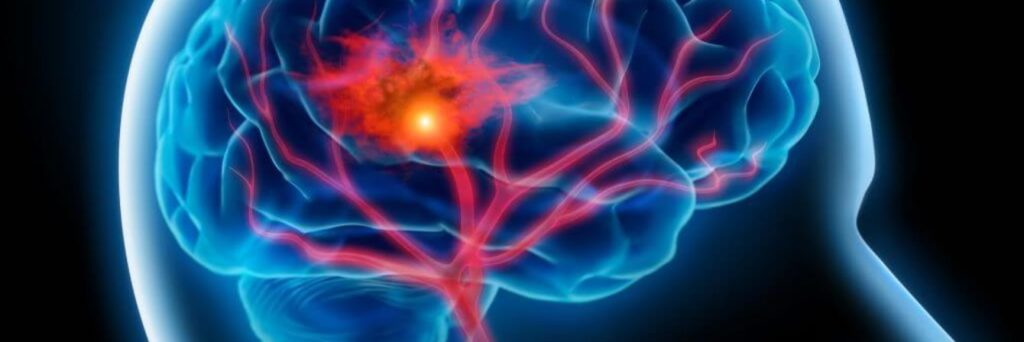
Une commotion cérébrale est un traumatisme crânien léger, à la suite d’un coup direct donné à la tête, au visage ou à la nuque ou d’un choc indirect, qui entraîne un mouvement rapide du cerveau à l’intérieur de la boîte crânienne. Bien que le traumatisme craniocérébral soit qualifié de léger, il n’en demeure pas moins qu’il s’agit d’une véritable lésion ou blessure que subit le cerveau. Il ne faut donc en aucun cas le prendre à la légère. Une commotion entraîne rapidement une brève altération de la fonction neurologique qui se rétablit spontanément.
Pendant longtemps, le diagnostic de commotion cérébrale était posé uniquement si une perte de connaissance avait lieu. Or, moins de 10% des athlètes perdent connaissance lors d’une commotion. Le meilleur indicateur d’une commotion serait plutôt l’amnésie circonstancielle (le moment de l’impact qui a entraîné la commotion est oublié par le patient. Les quelques instants qui précèdent également). D’autres signes d’alerte peuvent aussi indiquer une commotion: confusion, désorientation, vision floue, sensibilité à la lumière ou au bruit, problème d’équilibre…
Toute suspicion de commotion doit conduire à la sortie définitive du match ou de l’entraînement. Attention à l’athlète qui minimisera ses symptômes pour ne pas être retiré du jeu! Une évaluation plus approfondie doit être effectuée hors du terrain pour mieux déterminer le niveau de gravité de la commotion cérébrale. L’athlète ne doit pas être laissé seul pendant les 4 heures suivant l’événement et il ne faut pas hésiter à consulter un médecin spécialiste dans les plus brefs délais au moindre doute.
Deux grands types de commotions
Les commotions simples
La grande majorité des commotions diagnostiquées sont dites simples: elles guérissent généralement dans les 7 à 10 jours, au maximum dans le mois chez les enfants.
Les commotions complexes
Quand les séquelles persistent au-delà de 10 jours chez un adulte ou au-delà d’un mois chez un enfant ou un adolescent, on parle alors de commotion complexe ou à évolution lente.
Les conséquences d’une commotion
Les séquelles d’une commotion cérébrale peuvent être multiples et variées. On peut retrouver quatre types de problèmes:
- Des symptômes physiques: maux de tête, nausées, vertiges, étourdissements, troubles visuels, perte de conscience, perte d’équilibre, vomissements (surtout chez les enfants), sensibilité aux bruits ou aux sons …
- Des changements comportementaux: irritabilité, tristesse, anxiété, sautes d’humeur…
- Des troubles cognitifs: ralentissement (sentiment d’être au ralenti ou dans le brouillard), difficultés de concentration, de mémoire, troubles d’organisation, de planification…
- Des troubles du sommeil: somnolence, hypersomnie, insomnie, difficultés d’endormissement…
Ces séquelles peuvent subsister à court, moyen ou même à long terme. On parle de syndrome post-commotionnel quand ces symptômes perdurent au delà d’un mois ou 6 semaines.
Ces symptômes peuvent évidemment perturber le fonctionnement social, familial, professionnel et/ou scolaire de la personne, et conduire à l’arrêt définitif de la pratique sportive à risque.
Il faut aussi savoir qu’une personne qui a eu une commotion cérébrale a 3x plus de chances d’en subir une seconde au cours de la même saison, et aussi plus de risque qu’un choc moins important engendre chez elle une autre commotion cérébrale. Les athlètes qui ont été victimes de commotions multiples ont souvent des déficits persistants de mémoire et des fonctions exécutives.
Les conséquences de commotions à répétition
Si le cerveau reçoit un nouveau coup alors qu’il n’est pas remis du premier, les risques peuvent être tragiques, avec des séquelles persistantes et handicapantes, voire même le décès. Il est donc essentiel de ne pas reprendre le sport à risque avant la guérison complète (disparition des symptômes). On parle de syndrome du second impact lorsqu’un athlète reçoit une autre blessure au cerveau, alors qu’il présentait encore les symptômes d’un traumatisme craniocérébral précédent. Ce syndrome du second impact est un événement rare, mais qui peut conduire à des résultats catastrophiques ou à un prolongement important du temps de récupération.
A plus long terme, les commotions à répétition peuvent également aboutir en une maladie neurodégénérative, comme l’encéphalopathie chronique traumatique. Cette pathologie se marque par des troubles cognitifs (mémoire, attention, fonctions exécutives), comportementaux (irritabilité, agressivité) et émotionnels (dépression et anxiété). Ainsi, de nombreux boxeurs à la retraite, suite aux chocs répétés sur la tête, ont développé ce type de pathologie, qui évolue ensuite vers une démence. Les footballeurs (à cause du jeu de tête) auraient également 3,5 fois plus de chances de succomber des suites d’une pathologie neurologique que le reste de la population.

Prise en charge
Dans les 24 à 48h, le repos complet demeure le traitement de première instance de la commotion cérébrale: arrêt complet des activités physiques, intellectuelles et sociales pour diminuer au minimum l’activité du cerveau et ainsi accroître sa récupération. Le repos prolongé, en revanche, peut aussi avoir des effets indésirables. Il est conseillé de reprendre progressivement des activités simples (qui n’augmentent pas les symptômes) : un peu de marche, de mouvements doux, de lecture (sur papier), une tâche ménagère… en étant à l’écoute de ses symptômes. N’hésitez pas à les noter. Une prise en charge individualisée est ensuite nécessaire.

Une commotion cérébrale est un traumatisme crânien qui comporte un haut degré d’incertitude. La prise en charge dépendra des symptômes présentés par la personne et de sa récupération.
Cette prise en charge doit être effectuée de manière pluridisciplinaire : médecin du sport, neurologue, neuropsychologue, physiothérapeute, préparateur physique… Il est en tout cas important d’être entouré par des professionnels compétents.
Certaines Fédérations Sportives (comme celle de Rugby) disposent de protocoles de prise en charge et de retour au jeu (ex: pas de retour au match ni à l’entraînement tant que les symptômes persistent). Cependant, on constate qu’en Belgique, on est toujours à la traîne par rapport à d’autres pays en matière de diffusion d’informations aux clubs sportifs dans les autres sports (jugés moins à risque). Il en résulte évidemment que beaucoup de victimes de commotions cérébrales n’ont sans doute pas été correctement détectées et suivies. Or, l’information et la sensibilisation auprès des sportifs, parents, coachs etc. sont le meilleur moyen d’éviter les séquelles à long terme d’une commotion.
Le retour à l’école ou au travail devrait également se faire de façon progressive, avec les ajustements nécessaires (ex: une matinée à l’école puis retour à la maison après-midi) de façon à respecter les besoins particuliers de chaque individu.
Quelques règles d’or en cas de commotion
La neuropsychologue, Catia Bendi, spécialisée dans la prise en charge thérapeutique des commotions cérébrales a proposé des règles d’or à respecter si vous êtes victime d’une commotion. En voici quelques-unes:
- Etre patient. Comme la durée de la récupération est inconnue, il faut se montrer patient et ne pas vouloir reprendre son sport avant récupération complète.
- Faire peu, se reposer beaucoup. La fatigue (physique ou mentale) est un symptôme prédominant après un traumatisme crânien. Il est donc primordial de se reposer. Il peut être judicieux de pratiquer ses activités le matin plutôt qu’en fin de journée. Il faut aussi alterner activités physiques et mentales, qui seront au départ peu nombreuses et qu’on augmentera par la suite, progressivement.
- Maximiser ce qui fait du bien, minimiser ce qui fait du mal. Pour favoriser la récupération, il est nécessaire de rester en-dessous du seuil des symptômes. Il faut donc éviter les activités qui vont provoquer le développement des symptômes et découvrir de nouvelles activités qui font du bien au cerveau (marche, lecture, mots croisés…). L’activité physique douce fait du bien au cerveau et aide à la récupération mais éviter la salle de sport bruyante et la musique à fond dans les oreilles.
- Intensité OU durée OU fréquence. Quand on augmente une activité physique ou mentale, on augmente soit son intensité, soit sa durée, soit sa fréquence, mais pas les trois en même temps.
- S’arrêter avant ! Dans le cas d’une commotion, il ne s’agit pas de sortir de sa zone de confort (comme un sportif le fait habituellement). Il faut s’arrêter AVANT de ressentir les symptômes (maux de tête, étourdissement, fatigue…).
- Eviter les écrans. On observe que les symptômes persistent plus longtemps chez les sportifs qui passent des heures sur les écrans. Il faut aussi se méfier de la lumière bleue produite par les écrans qui peut perturber les rythmes du sommeil.
En conclusion, une commotion cérébrale doit toujours être prise au sérieux, surtout chez les enfants et adolescents, dont le cerveau est en développement. On ne connaît jamais sa gravité au moment de l’impact, ni son évolution qui va dépendre de nombreux facteurs (type de choc, antécédents du sportif, nombre de commotions, âge, durée de l’amnésie…). Il faut donc se montrer particulièrement vigilant et ne pas hésiter à consulter un médecin spécialisé en cas d’un ou plusieurs symptômes mentionnés plus haut.
Références
- Beni, C. (2019). Chapitre 3. Prise en charge d’une commotion cérébrale dans le sport. Dans : Roberta Antonini Philippe éd., 10 cas pratiques en psychologie du sport (pp. 51-74). Paris: Dunod. https://doi.org/10.3917/dunod.anton.2019.01.0051″
- Lignes directrices sur la gestion des commotions cérébrales pour les thérapeutes du sport agréés du Québec (ici)
- « Comment fonctionne le protocole de World Rugby pour la Reprise Progressive du Jeu » article publié en ligne le 03/02/21
- http://www.education.gouv.qc.ca/fileadmin/site_web/documents/loisir-sport/Protocole_de_gestion_des_commotions_cerebrales_FR.pdf
- Pour vous aidez à détecter une commotion en milieu sportif: https://education.sciencenorth.ca/wp-content/uploads/2020/06/Scat3-pocket-FR.pdf
- https://www.quebec.ca/sante/problemes-de-sante/a-z/commotion-cerebrale-traumatisme-craniocerebral-leger/a-propos